- Диализному врачу
- 1. Ведение пациентов с ХБП 4-5-й стадии.
- 2. Подготовка к трансплантации, диализу или к консервативной терапии
- 3. Физиологические принципы и моделирование кинетики мочевины
- 4. Оборудование для гемодиализа и расходные материалы
- 5. Вода для диализа и диализирующий раствор
- 6. Артериовенозные фистулы и протезы. Основные положения
- 7. Центральный венозный катетер в качестве доступа: основы
- 8. Мониторинг артериовенозного доступа и осложнений
- 9. Инфекции и другие осложнения центральных венозных катетеров
- 10. Назначение острого гемодиализа
- 11. Назначение хронического гемодиализа
- 12. Осложнения в ходе процедуры гемодиализа
- 13. Повторное использование диализаторов
- 14. Антикоагуляция
- 15. Продленная заместительная почечная терапия
- 16. Гемодиафильтрация
- 17. Терапевтический аферез
- 18. Актуальность сорбционных технологий сегодня
- 19. Руководство по диализу
4.Оборудование для гемодиализа и расходные материалы
Используемые для гемодиализа устройства и расходные материалы можно разделить на контур крови и контур диализирующего раствора, которые контактируют в диализаторе. Контур кровотока начинается от сосудистого доступа, от которого кровь перекачивается по артериальной магистрали к диализатору. Кровь возвращается от диализатора пациенту по венозной магистрали. Обычно используются эти термины, несмотря на то что по контуру течет только венозная кровь. Более точными были бы термины «входная кровяная магистраль» и «выходная кровяная магистраль», однако, как часто бывает, традиционные наименования используются вместо более точных. Несколько камер, боковых портов и датчиков присоединяются к входной и выходной магистралям и используются для введения физиологического раствора или гепарина, для измерения давления или для выявления поступления воздуха. Контур диализирующего раствора включает в себя систему подготовки диализирующего раствора, который производится онлайн смешиванием воды с концентратом диализирующего раствора. Полученный диализирующий раствор прокачивается затем по диализному сектору диализатора, где он отделен от кровяного сектора полупроницаемой мембраной. Контур диализирующего раствора также включает ряд мониторов, которые обеспечивают необходимую температуру и безопасную концентрацию компонентов. Также контур содержит детектор утечки крови с целью остановки диализа, если кровь выявляется в сливаемом диализате.
I. КОНТУР КРОВОТОКА. Артериальная (входная) кровяная магистраль соединяет сосудистый доступ с диализатором, а венозная (выходная) идет от диализатора назад к сосудистому доступу. Кровь перемещается по контуру насосом, как правило - роликовым. Ролики перемещают кровь внутри насосного сегмента, полностью передавливая сегмент, тем самым проталкивая отсеченную роликами порцию крови вперед.
А. Артериальная магистраль: преднасосный сегмент. Эта часть магистрали соединяет сосудистый доступ с насосом крови. Сегмент включает порт для забора образцов крови, магистраль для введения растворов и в некоторых магистралях - монитор давления крови перед насосом (Р1 на рис. 4.1).
Порт для забора используется для получения образцов крови до и после диализа. Перпендикулярно присоединенная линия для растворов используется для заполнения кровяного контура, а также для вытеснения содержимого контура в конце диализа. Поскольку все эти элементы (порт забора, монитор и линия для растворов) располагаются в зоне отрицательного давления магистрали, в случае нарушения герметичности воздух может быстро поступить в кровяную магистраль. При неплотном подсоединении возможно образование микропузырьков, которые нередко блокируют капилляры диализатора, уменьшая его эффективность или даже приводя к тромбированию контура.
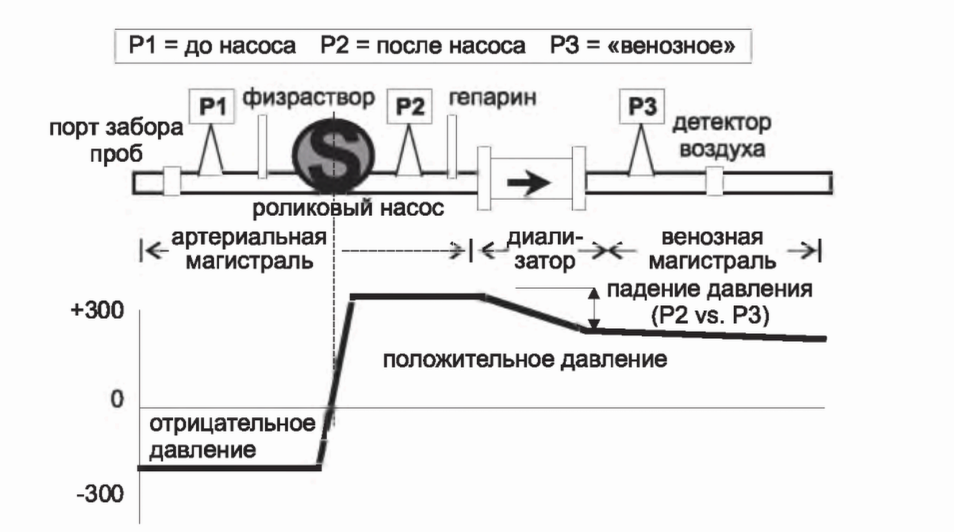
РИСУНОК 4.1. Мониторы давления и величины давления в контуре крови
Рекомендуется использовать магистрали с преднасосным монитором давления (Р1), хотя и не все магистрали его имеют. Монитор давления присоединяется к короткой трубке, отходящей от магистрали под прямым углом. В этой трубке необходимо сохранять воздух; свободный ее конец присоединяется к воздушной камере, взаимодействующей через фильтр с датчиком давления. Поскольку кровь прокачивается по магистрали довольно быстро (200-600 мл/ мин), из-за сопротивления току на «артериальном» входе в контур из катетера или артериальной иглы давление в сегменте между доступом и насосом крови отрицательное (ниже нуля), и часто его значение довольно высоко. Это зависит от скорости кровотока, вязкости крови (которая возрастает с гематокритом), размера катетера или иглы, а также от того, сдавливается ли частично катетер или игла окружающими сосудистый доступ тканями.
Для безопасности предельное значение давления на мониторе Р1 устанавливается на уровнях несколько выше и ниже нормального рабочего диапазона. Обычно это происходит автоматически, и диапазон выше и ниже обычного давления зависит от конкретного диализного аппарата. Если давление выходит из установленного диапазона, звучит сигнал тревоги, и насос по крови останавливается. Например, монитор давления перед насосом может быть установлен на тревогу, если давление поднимается выше -50 или падает ниже -200 мм рт. ст. Тревога по повышению давления может быть вызвана случайным отсоединением линии от катетера или артериальной иглы. В этом случае сопротивление на входе внезапно снижается и отрицательное давление может подняться выше -50 мм рт. ст., включая тревогу. Однако исключительно на эту тревогу нельзя надеяться для выявления отсоединения магистрали, поскольку давление может остаться в установленном диапазоне даже после отсоединения. Например, если сохраняется частичная блокада на входной линии после отсоединения или если артериальная игла выходит из сосудистого доступа, сохраняющееся сопротивление на входе может поддерживать давление в установленном диапазоне; тревога не прозвучит, и насос будет продолжать закачивать воздух в контур. Использование диапазона тревоги (с верхней стороны) состоит в выявлении обструкции на входе в контур из-за перегиба линии или тромбирования просвета иглы; артериальное давление падает ниже установленного предела (например, ниже -250 мм рт. ст.), звучит тревога, и насос останавливается, давая персоналу возможность разобраться в источнике проблемы.
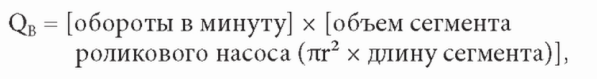
B. Насосный сегмент. Скорость кровотока по диализатору зависит от скорости вращения роликового насоса и длины насосного сегмента. Таким образом,
где QB - скорость кровотока. Роликовый насос обычно саморегулируемый, то есть подстраивается под размер насосного сегмента таким образом, чтобы полный «ударный объем» выбрасывался после каждого прохождения ролика. С течением времени вследствие повторных сжатий и расслаблений сегмент может уплощаться. Это снижает «ударный объем» и может уменьшить эффективный кровоток. Аналогичный эффект может наблюдаться при высоком значении отрицательного давления на входе. Для минимизации этой проблемы созданы более плотные сегменты, а некоторые аппараты имеют встроенную коррекцию на скорость кровотока и величину отрицательного давления для уточнения фактической скорости кровотока.
C. Входная (артериальная) магистраль: постнасосный сегмент. Сегмент содержит присоединенные перпендикулярные линию гепарина и короткую трубку к монитору давления после насоса (Р2 на рис. 4.1). Величина давления в этом сегменте всегда положительная (выше атмосферного). Данные с монитора Р2 в сочетании с данными монитора РЗ используются для оценки среднего давления в сегменте крови. В некоторых машинах эта величина в сочетании с величиной давления в секторе диализата используется для расчета величины ультрафильтрации (УФ). Давление в этом сегменте обычно довольно высокое и зависит от скорости кровотока, вязкости крови и последующего сопротивления на диализаторе и за ним. Неожиданный подъем давления Р2 часто является признаком начинающегося тромбирования магистрали и/или диализатора. Линия гепарина соединяется со шприцем, содержащим гепарин. Шприц устанавливается в механическое устройство, которое медленно двигает поршень, обеспечивая постоянное поступление гепарина.
D. Выходная (венозная) магистраль: венозная ловушка и монитор давления. Выходная магистраль содержит венозную ловушку, которая позволяет собрать и легко удалить любой накопившийся в магистрали воздух, а также монитор «венозного» давления (РЗ на рис. 4.1) и детектор воздуха. Венозное давление используется для оценки состояния коагуляции. Начальное тромбирование контура крови обычно стартует с венозной ловушки; тромбирование будет вызывать прогрессирующий рост давления на датчиках РЗ и Р2. Венозное давление в ходе диализа зависит от скорости кровотока, вязкости крови и последующего сопротивления в сосудистом доступе (игла или катетер). У пациентов с артериовенозным доступом тренд венозного давления, измеренного в стандартных условиях (фиксированные низкий кровоток, высота ловушки, размеры иглы с коррекцией на артериальное давление), используется для предсказания развития стеноза (см. главу 8). Во время диализа пределы тревог венозного монитора (РЗ) также устанавливаются вокруг обычных значений давления. Если происходит неожиданный перегиб магистрали, давление в ней (РЗ) резко возрастет выше установленного предела, и насос по крови отключится. Внезапное отсоединение магистрали приведет к снижению давления на РЗ ниже предела тревоги, что также остановит мотор и ограничит кровопотерю. Это всегда будет происходить при использовании артериовенозной фистулы (Ribitsch, 2013), но отсоединение магистрали от венозного катетера может не включить тревогу по венозному давлению, особенно если исходно оно было относительно низким. Аналогично при артериовенозном доступе, если венозная игла случайно выйдет из доступа, это не всегда вызывает значительное изменение давления, поскольку большую часть сопротивления составляет сопротивление на венозной игле. Важно подчеркнуть, что тревога по венозному давлению не может быть надежной в выявлении отсоединения магистрали; у пациента возможна значительная потеря крови при сохранении работы насоса, когда отсоединение магистрали не выявлено (Axley, 2012; Ribitsch, 2013). По этой причине у пациентов с высоким риском отсоединения магистрали (с когнитивными нарушениями, возбуждением или у тех пациентов, которые постоянно мешают персоналу поддерживать место доступа видимым) рекомендуется использовать дополнительные устройства для выявления утечки крови в месте потенциального отсоединения магистрали (Redsense Medical, Inc., Chicago, IL). Следует также уделять внимание хорошей фиксации иглы к месту введения и хорошему соединению с магистралью; необходимо сохранять место доступа постоянно видимым для персонала (Axley, 2012).
Венозная воздушная ловушка и детектор воздуха очень важны для безопасности пациента. Ловушка собирает весь воздух, который мог попасть в магистраль. Обычно уровень крови/воздушного детектора устанавливается в верхней части ловушки. Любое увеличение количества воздуха, приводящее к понижению уровня, включает сигнал тревоги. Насос по крови выключается, и диализ останавливается. Дополнительным устройством безопасности является клапан ниже воздушной ловушки на участке магистрали, по которой кровь возвращается пациенту; клапан срабатывает при наличии воздуха в магистрали. При активации клапан пережимает магистраль, а насос по крови останавливается; при этом воздух или пена, которые могут присутствовать в магистрали, не попадают в кровь пациента.
Несмотря на наличие детектора воздуха, микропузырьки могут попадать в систему кровообращения пациента. Однако последствия этого неизвестны. Одним из подходов ограничения образования микропузырьков является поддержание высокого уровня крови в венозной ловушке. Показано, что использование диализаторов, предварительно заполненных жидкостью, также снижает поступление микропузырьков в циркуляцию в ходе сеанса (Forsberg, 2013).
Дополнительная практическая информация по интерпретации и использованию мониторов давления в ходе диализа представлена в главе 10.
II. КОНТУР ДИАЛИЗИРУЮЩЕГО РАСТВОРА. Контур диализирующего раствора состоит из нескольких раздельных компонентов: а) отдельно стоящая система очистки воды, б) система пропорционирования, в которой концентраты и очищенная вода смешиваются и направляются в диализатор, в) мониторы и тревоги, г) система контроля ультрафильтрации, д) продвинутые контрольные опции.
A. Система очистки воды. Пациенты контактируют со 120-200 литрами воды в течение каждого сеанса диализа. Все низкомолекулярные вещества, присутствующие в воде, могут проходить через диализатор и поступать в кровоток пациента. Поэтому очень важно очищать используемую для диализа воду и мониторировать ее очистку. Association for the Advancement of Medical Instrumentation (AAMI) разработала минимальные стандарты по очистке воды для гемодиализа. Эти стандарты и методы очистки воды детально обсуждены в главе 5.
B. Система пропорционирования. Основы приготовления диализирующего раствора обсуждены в главе 5. Диализный аппарат смешивает концентрированные растворы электролитов или порошок с очищенной водой, чтобы приготовить конечный диализирующий раствор, который направляется в диализатор. Раствор должен иметь подходящую температуру и быть свободным от избытка растворенного воздуха. Это требует соответствующих устройств, включая мониторы и системы тревог.
Существуют две системы пропорционирования. При центральной системе для всех диализных аппаратов центра раствор готовит единственное устройство, смешивающее концентрат и очищенную воду. Конечный диализирующий раствор прокачивается по кругу к каждому аппарату. Преимущества этого метода в более низкой цене оборудования и меньших трудозатратах. Однако он не позволяет изменять состав диализирующего раствора для каждого пациента, и каждая ошибка в работе системы приводит к осложнениям у всех пациентов. Второй тип - это индивидуальная система, при которой каждый аппарат готовит свой собственный диализирующий раствор, смешивая концентраты и очищенную воду.
C. Нагревание и удаление воздуха. Диализирущий раствор должен направляться в диализатор при правильной температуре (обычно 35-38 °C). Водопроводная вода поступает при температуре ниже комнатной, ее необходимо нагреть. Во время нагревания воздух, растворенный в холодной воде, расширяется и образует пузырьки. Аппарат должен удалить эти пузырьки из воды перед ее использованием. Дегазация осуществляется под воздействием отрицательного давления на нагретую воду.
D. Мониторы и системы тревог. В диализный контур для обеспечения безопасности устанавливаются несколько мониторов и тревог.
1. Проводимость. При пропорционировании может произойти избыточное или недостаточное разведение концентрата водой. Если подвергнуть кровь гиперосмолярному диализирующему раствору, может развиться гипернатриемия и другие электролитные нарушения. Гипоосмолярный диализирующий раствор может привести к быстрому гемолизу и тяжелой гипонатриемии и гиперкалиемии. Поскольку главные растворенные вещества в диализате - это электролиты, их концентрация в растворе будет отражаться в его электрической проводимости. Устройство, непрерывно измеряющее проводимость диализирующего раствора, включено в систему пропорционирования. Кондуктивность измеряется в миллисименсах (мСм) на сантиметр (см). Один сименс равен обратной величине одного ома (альтернативный термин для сименса - это «mho». Нормальный диапазон проводимости для диализирующего раствора 12-16 мСм/см. Если проводимость диализирующего раствора выходит за эти пределы, звучит тревога, и диализирующий раствор специальным клапаном направляется не к диализатору, а в дренаж. В этом случае система «уходит в байпас», защищая пациента, и диализ останавливается до разрешения проблемы. Возможные причины выхода проводимости диализирующего раствора из установленного диапазона:
a) закончился концентрат;
b) заборник не погружен в концентрат;
c) низкое давление входной воды;
d) использование неправильного концентрата;
e) протечка в смесительной камере.
2. Температура. Нарушение функции нагревателя в диализном аппарате может привести к избыточному или недостаточному нагреванию диализирующего раствора. Использование холодного раствора (ниже 35 °C) неопасно, если пациент не находится без сознания; в этом случае может развиться гипотермия. Пациенты в сознании будут испытывать холод и озноб. С другой стороны, использование диализирующего раствора с температурой выше 42 °C может привести к денатурации белков крови, и в конце концов, к гемолизу. В контур диализирующего раствора включен температурный датчик, и при выходе температуры из приемлемых пределов диализирующий раствор направляется в дренаж, как описано ранее.
3. Клапан байпаса. Как отмечено выше, при выходе проводимости или температуры диализирующего раствора из установленных пределов активируется клапан байпаса, чтобы направить диализирующий раствор непосредственно в дренаж.
4. Детектор утечки крови. Небольшие утечки крови незаметны для невооруженного глаза. Детектор утечки крови располагается на линии оттекающего диализата (магистраль, отводящая диализный раствор после прохождения диализатора). Если детектор обнаруживает кровь, что происходит при утечке крови через диализную мембрану, звучит соответствующая тревога, и кровоток автоматически останавливается, чтобы предотвратить потенциально большие кровопотери.
5. Монитор давления оттекающего диализата. В аппаратах, которые не имеют специальных насосов и устройств для управления скоростью ультрафильтрации, давление в этой точке можно использовать (вместе с давлением на выходе крови) для расчета трансмембранного давления (ТНД) в диализаторе и тем самым оценивать скорость ультрафильтрации.
Е. Управление ультрафильтрацией. При использовании высокопоточных/высокоэф-фективных диализаторов необходимо иметь аппарат, способный точно контролировать скорость ультрафильтрации на протяжении всего лечения. Существует несколько различных методов, рассмотрение их гидравлических схем выходит за рамки данного текста. Точный контроль ультрафильтрации является желательной опцией для диализного аппарата, а ручной подход к оценке скорости ультрафильтрации по ТНД подвержен риску ошибок.
Наиболее совершенным методом контроля ультрафильтрации является волюметрический. Такой контур включен в большинство современных аппаратов. На этих аппаратах безопасно могут использоваться диализаторы с высокой проницаемостью (KUF >10 мл/ч/мм рт. ст.). В этих системах входящий поток точно сопоставляется с выходящим или при помощи балансировочной камеры, или системой двойных насосов. Это гарантирует, что объем жидкости, поступившей в диализатор, равен объему, выходящему из диализатора. По отдельной линии оттекающий диализат проходит через насос ультрафильтрации, который устанавливает ее скорость. Насос контролируется центральным процессором, в который вводится информация о желаемой ультрафильтрации, и он соответственно устанавливает скорость ультрафильтрации. На выходе из насоса ультрафильтрат соединяется с потоком оттекающего диализата и направляется в дренаж.
В более простых старых аппаратах количество удаляемой жидкости оценивалось на основе проницаемости диализатора (KUF) и ТНД, для чего использовались датчики давления в магистрали крови (РЗ или среднее между Р2 и РЗ) и датчик давления на выходной магистрали диализирующего раствора.
F. Продвинутые контрольные опции
1. Корректируемый бикарбонат. Аппараты, использующие метод трех потоков (то есть кислотный концентрат, бикарбонатный концентрат и воду) с возможностью изменения уровня бикарбоната, могут изменять пропорционирова-ние бикарбонатного концентрата. Такие аппараты позволяют устанавливать в конечном растворе уровень бикарбоната в диапазоне 20-40 ммоль/л. Эти возможности полезны в лечении пациентов с ацидозом, или пациентов с выраженным метаболическим алкалозом (при высоких уровнях бикарбоната), или пациентов с риском развития респираторного алкалоза.
В большинстве аппаратов отображаемая концентрация бикарбоната оценивается по проводимости, и эта величина не включает дополнительное содержание оснований из ацетата и цитрата, которые могут составлять до 8 ммоль/л. Необходимость учета не только уровня бикарбоната в диализирующем растворе, но и общего содержания оснований обсуждена в деталях в главе 5.
Для поддержания стабильного содержания натрия в диализирующем растворе при изменении скорости поступления бикарбонатного концентрата происходят реципрокные изменения скорости поступления кислотного концентрата. Как результат возможны минимальные изменения в концентрации других электролитов (кальций, магний и калий).
2. Переменный уровень натрия. Эта опция предоставляет возможность изменять концентрацию натрия диализирующего раствора простым поворотом рукоятки. Концентрация натрия обычно меняется изменением пропорции смешивания кислотного концентрата и воды. В этом случае также слегка меняются концентрации других растворенных веществ в кислотном концентрате. Переменный уровень натрия позволяет индивидуализировать состав диализирующего раствора для каждого пациента, а также предоставляет возможность менять уровень натрия в ходе сеанса диализа в соответствии с предустановленным профилем. Однако использование этих профилей может подвергнуть пациента риску накопления натрия в ходе сеанса диализа, что приводит к жажде, гипертензии и увеличивает междиализный прием жидкости.
3. Программируемая ультрафильтрация. Стандартно ультрафильтрация осуществляется с одинаковой скоростью на всем протяжении диализа. Существует мнение, что постоянная скорость удаления жидкости не обязательно является лучшим подходом, поскольку пациенты легче переносят большую скорость ультрафильтрации в начале сеанса в сравнении с конечным периодом. Некоторые диализные аппараты позволяют обеспечивать большую часть ультрафильтрации в течение начальной части диализа, а также создать любые другие профили ультрафильтрации. Клинические преимущества программируемой ультрафильтрации не были продемонстрированы в контролируемых исследованиях.
4. Мониторинг поглощения ультрафиолетового излучения (УФИ) в отработанном диализате (online Kt/V). Концентрацию низкомолекулярных веществ в отработанном диализате можно мониторировать на протяжении сеанса диализа, отслеживая поглощение ультрафиолетового света отработанным диализатом после его выхода из диализатора. Результирующая кривая отражает изменение концентрации мочевины в крови в ходе сеанса и может быть использована для расчета онлайн Kt/V
5. Онлайн мониторы удаления натрия. Мониторинг клиренса мочевины может быть основан также на измерении кондуктивности. Поскольку клиренсы натрия и мочевины близки, первый может быть использован для оценки очищения по мочевине как непосредственно перед сеансом диализа, так и во время его. При этом подходе аппарат меняет пропорции смешивания, что приводит к короткому повышению уровня натрия в диализирующем растворе, поступающем в диализатор. Сенсор кондуктивности, расположенный на входе диализирующего раствора, измеряет выраженность этого изменения. Второй сенсор кондуктивности, расположенный на линии выхода диализата, оценивает, в какой мере этот «импульс» повышенного натрия ослаб при прохождении по диализатору. Используя эту информацию, можно рассчитать клиренс диализатора по натрию, а его, в свою очередь, вместе с данными по объему распределения мочевины (антропометрически или по биоимпедансу), а также длительности сеанса для расчета Kt/V. Такой расчет клиренса натрия можно повторять в любой временной точке сеанса.
6. Модуль контроля температуры крови. Гемодиализ связан с поступлением тепла в организм, что, в свою очередь, ведет к вазодилатации и падению артериального давления. Мониторируя температуру входящей и выходящей крови, а также температуру диализирующего раствора, можно оценить баланс тепла и достичь «изотермического» диализа для повышения гемодинамической стабильности. Этот модуль также может быть использован для оценки рециркуляции крови (см. ниже).
7. Модули для измерения рециркуляции по сосудистому доступу или оценки скорости кровотока. Рециркуляция в ходе сеанса снижает эффективность диализа и обычно наблюдается, если сосудистый доступ не может обеспечить требуемый кровоток. Модули, которые позволяют измерить рециркуляцию, работают по принципу разведения (рис. 4.2). Состав крови, покидающей диализатор, на короткий срок изменяется при помощи: а) введения 5 мл изотонического или гипертонического раствора натрия хлорида, б) быстрого изменения ультрафильтрации для создания гемоконцентрации или в) быстрого изменения температуры диализирующего раствора для охлаждения возвращаемой крови. Сенсор, прикрепленный к входной линии крови, используется для оценки изменения проводимости, гематокрита или температуры. Если имеется рециркуляция, изменения на магистрали выхода крови почти немедленно отразят степень рециркуляции. Для измерения скорости кровотока по доступу магистрали по крови намеренно меняются местами, так что входная артериальная игла забирает кровь из сосудистого доступа ниже возвратной (венозной) иглы. В результате намеренно создается рециркуляция. Затем рециркуляция измеряется, как описано выше. Степень рециркуляции будет пропорциональна скорости кровотока по доступу. После оценки степени рециркуляции по известной скорости кровотока по экстракорпоральному контуру можно рассчитать скорость кровотока по сосудистому доступу (Krivitski, 1995).
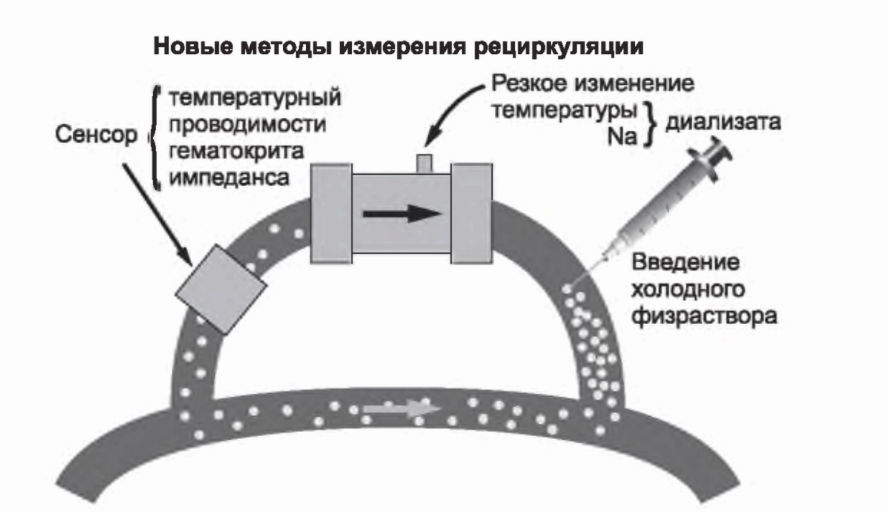
РИСУНОК 4.2. Принципы измерения рециркуляции по сосудистому доступу. Воспроизведено из: Daugirdas JT. Hypertens Dial Clin Nephrol. 1997. Available at: http://www.hdcn.com
8. Мониторы объема крови. Эти мониторы используют ультразвуковой или оптический сенсор на входящей магистрали крови, чтобы оценить изменения гематокрита или концентрации белка плазмы в ходе диализа. Обычно в ходе удаления жидкости увеличение этих показателей в крови отражает степень уменьшения объема плазмы. Заявленной возможностью этих мониторов является способность предвидеть и предотвращать эпизоды гипотонии за счет снижения ультрафильтрации, если происходит резкое увеличение гематокрита в ходе сеанса или когда достигается критическое значение, выявленное на предыдущих сеансах. Другой возможностью является идентификация пациентов со скрытой перегрузкой жидкостью, поскольку они демонстрируют минимальное увеличение гематокрита в ходе сеанса, несмотря на удаление жидкости.
9. Устройство для одноигольного диализа. Большая часть сеансов проводится с использованием двух отдельных потоков крови: один - для получения крови из пациента, а другой - для возврата ее пациенту. Некоторые системы позволяют проводить диализ с использованием Y-магистрали. Описание и обсуждение одноигольных устройств выходит за рамки этой книги, поскольку в США они используются редко; их использование, однако, возрастает в контексте развития домашнего диализа, особенно домашнего ночного диализа.
III. ДИАЛИЗАТОРЫ. Диализаторы являются устройством, где взаимодействуют потоки крови и диализирующего раствора и где молекулы перемещаются между диализирующим раствором и кровью через полупроницаемую мембрану. Как правило, диализатор является коробкой или трубкой с четырьмя портами. Два порта соеди-йены с сектором крови, и два - с сектором диализирующего раствора. Мембрана внутри диализатора разделяет эти два сектора.
А. Структура. В капиллярных диализаторах кровь поступает в камеру на одном конце цилиндра. Отсюда кровь попадает в тысячи малых капилляров, плотно уложенных в пучок (рис. 4.3). Диализатор устроен так, что кровь течет по капиллярам, а диализирующий раствор - вокруг них. Пройдя по капиллярам, кровь собирается в выходной камере на другом конце цилиндра и возвращается пациенту по венозной магистрали. Исторически использовались также плоскопараллельные диализаторы, и в таких устройствах кровь и диализирующий раствор протекали по чередующимся пространствам между листами мембраны. В обеих конфигурациях кровь и диализирующий раствор движутся в противоположных направлениях для обеспечения максимального концентрационного градиента между кровью и диализатом во всех частях диализатора.
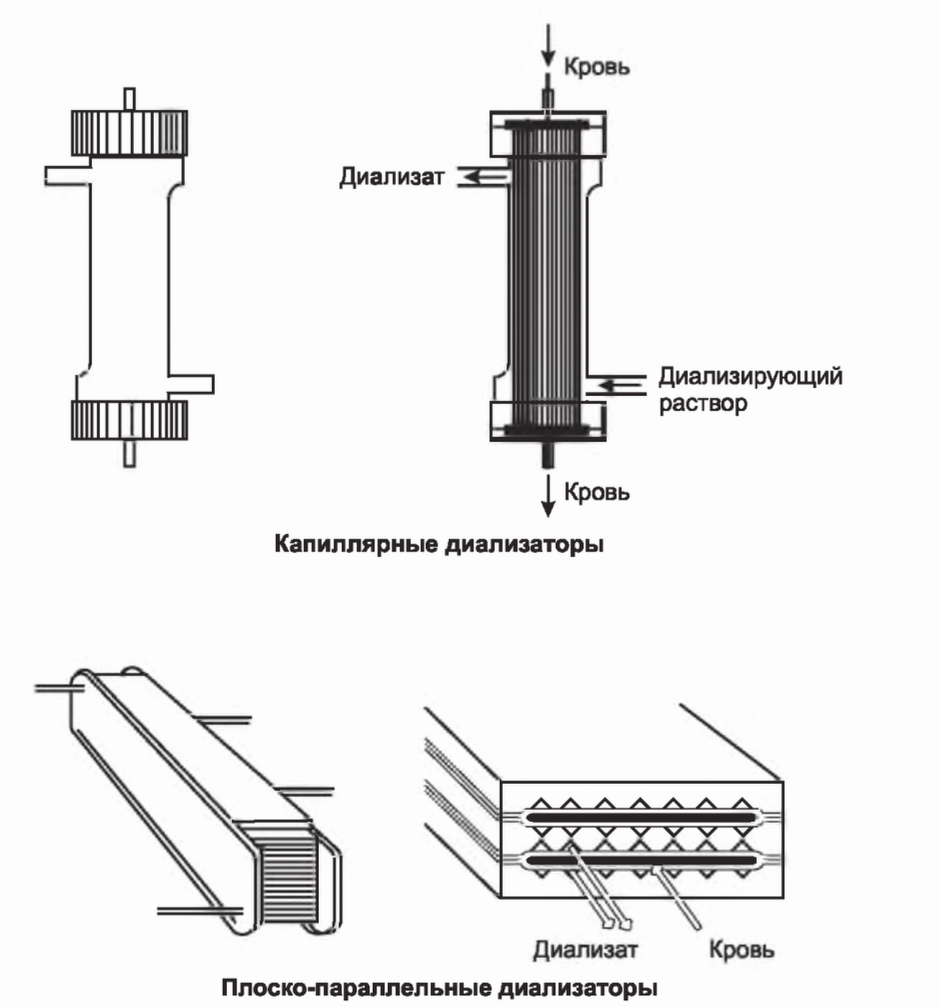
РИСУНОК 4.3. Потоки крови и диализирующего раствора по капиллярному и плоско-параллельному диализатору. Видоизменено из: Man NK, Jungers Р. Hemodialysis equipment. In: Hamburger J, Crosnier J, Grunfeld JP, edsJ/ephro/ogy. New York, NY: Wiley; 1979:1206,1207
1. Мембраны. В настоящее время большинство клинически используемых диализаторов содержат мембрану, произведенную из смеси синтетических полимеров, включая полисульфон, полиэфирсульфон, полиакрилонитрил (PAN), полиамид или/и полиметилметакрилат (РММА). Следует отметить, что, несмотря на то что несколько производителей используют полисульфоновые мембраны, имеется существенная разница между ними, их нельзя рассматривать как идентичные. Синтетические мембраны более биосов-местимы, чем исторически использовавшиеся мембраны из целлюлозы; по этой причине, а также из-за того, что целлюлозные мембраны исторически оценивались как низкопоточные, их применение снижается. Действительно, мембраны из модифицированной целлюлозы (например, купрофан), более не производятся.
Целлюлозные мембраны состоят из молекулярных цепей, содержащих гидроксильные группы. Эти группы в основном ответственны за плохую биосовместимость. Были предприняты многочисленные попытки улучшить биосовместимость, химически заменяя гидроксильные группы на ацетат. Эти мембраны известны по их химическому названию: ацетат, диацетат и триацетат целлюлозы - в зависимости от числа замещенных групп. Такие мембраны продолжают использоваться. Другим подходом является добавление третичных аминосоединений при формировании мембраны. В результате поверхность мембраны изменяется и улучшается биосовместимость.
2. Покрытые мембраны. Улучшение биосовместимости происходит при покрытии мембраны антиоксидантами, такими как витамин Е. Клиническое использование этих мембран приводило к улучшению антиоксидантного профиля и в некоторых исследованиях снижало потребность в гепарине и уменьшало тромбирование.
3. Белок-теряющие мембраны. Поскольку некоторые уремические токсины тесно связаны с альбумином, предлагалось использовать мембраны с намеренно высокой проницаемостью для альбумина. В ходе диализа с такими мембранами теряется альбумин, но также происходит и удаление связанных с белком уремических токсинов. Клиническое использование таких мембран в рутинном диализе не получило широкого распространения. Использование мембран с очень высоким порогом отсечения позволяет проходить через нее макромолекулам, задерживая, тем не менее, альбумин. Такие мембраны использовались у пациентов с болезнью легких цепей для освобождения крови от их свободной фракции.
4. Проницаемость мембран для растворенных веществ и воды. Проницаемость каждого класса диализных мембран может быть существенно изменена в ходе процесса производства изменением состава полимеров, влияющим на распределение размера пор, или изменением толщины мембраны.
5. Эффективность мембран в сравнении с уровнем потока. Способность диализатора удалять низкомолекулярные вещества, такие как мочевина, является, в первую очередь, функцией площади поверхности мембраны, умноженной на проницаемость мембраны. Высокоэффективные диализаторы - это, как правило, большие диализаторы, которые благодаря большой поверхности имеют высокую способность удалять мочевину. Высокоэффективные диализаторы могут иметь малые или большие поры, и соответственно, низкий или высокий клиренс веществ большей молекулярной массы, таких как |32-микроглобулин (МВ = 11800). Высокопоточные мембраны имеют крупные поры, которые позволяют проходить по ним большим молекулам. Обычно клиренсы по р2-микроглобулину не представляются в описаниях диализатора; высокоэффективные мембраны имеют высокую проницаемость для воды с коэффициентами ультрафильтрации (KUF) выше 10 мл/ч/мм рт. ст. и как правило, выше 20 мл/ч/мм рт. ст.
В. Интерпретация описаний диализаторов. Информация о диализаторе обычно содержит Кир клиренсы по мочевине, креатинину, витамину В12 и фосфатам (иногда р2-микроглобулину), площадь поверхности мембраны, объем заполнения, длину волокон и толщину стенки волокна (табл. 4.1).
1. KUF. Кир, как определено в главе 3, равен профильтрованному объему воды плазмы в мл/ч на каждый миллиметр Hg трансмембранного давления (ТМД). Диализные мембраны можно разделить на низко- и высокопоточные в соответствии с их KUF и клиренсом высокомолекулярных веществ. Не существует общепринятой классификации, но, как правило, диализаторы с KUF <8 мл/ч/мм рт. ст. можно отнести к низкопоточным, а с KUF >20 мл/ч/мм рт. ст. - к высокопоточным. Остальные диализаторы остаются в промежуточной зоне; большую их часть можно отнести к высокопоточным благодаря способности пропускать |32-микроглобулин.
Для диализатора с KUF 2,0 для удаления 1000 мл/ч потребуется ТМД 500 мм рт. ст. С другой стороны, при KUF = 8 необходимо ТМД только 125 мм рт. ст. Если KUF высокий, небольшие ошибки в установке ТНД приведут к большим ошибкам в количестве удаленного ультрафильтрата. По этой причине диализаторы с KUF выше 6,0 (особенно выше 8,0) следует использовать только в аппаратах с точным контролем ультрафильтрации.
Величину KUF производитель обычно указывает для условий
2. Клиренс. По аналогии с почками эффективность удаления растворенных веществ может быть выражена в терминах клиренса. Его можно определить как объем крови (плазмы), из которого растворенное вещество удаляется за единицу времени при прохождении через диализатор. Клиренс выражается как:
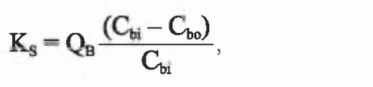
где Ks - клиренс растворенного вещества S, Cbi - концентрация вещества в крови на входе в диализатор (артериальная), СЬо - концентрация вещества в крови на выходе из диализатора (венозная), QB - скорость кровотока.
это максимальный теоретически клиренс диализатора в мл/мин для данного раствора при бесконечных скоростях тока крови и диализата. Для любой данной мембраны К0А будет пропорциональным площади поверхности мембраны, хотя прирост К0А будет уменьшаться для очень больших поверхностей мембраны. К0А для мочевины является мерой эффективности диализатора по удалению мочевины и других веществ похожего молекулярного веса.
Диализаторы с К0А по мочевине меньше 500 следует использовать как низкоэффективные только для небольших пациентов. Диализаторы с К0А в диапазоне 5 0 0 -8 0 0 представляю т диализаторы средней эф фективности для стандартного лечения. Диализаторы с K0A выш е 800 использую тся как высокоэф ф ективные, хотя этот термин относителен. М ногие современные повседневно используемые диализаторы имеют K0A в диапазоне 1200 1600 мл/мин.
Таблица 4.1 Технические характеристики выбранных диализаторов и гемофильтров
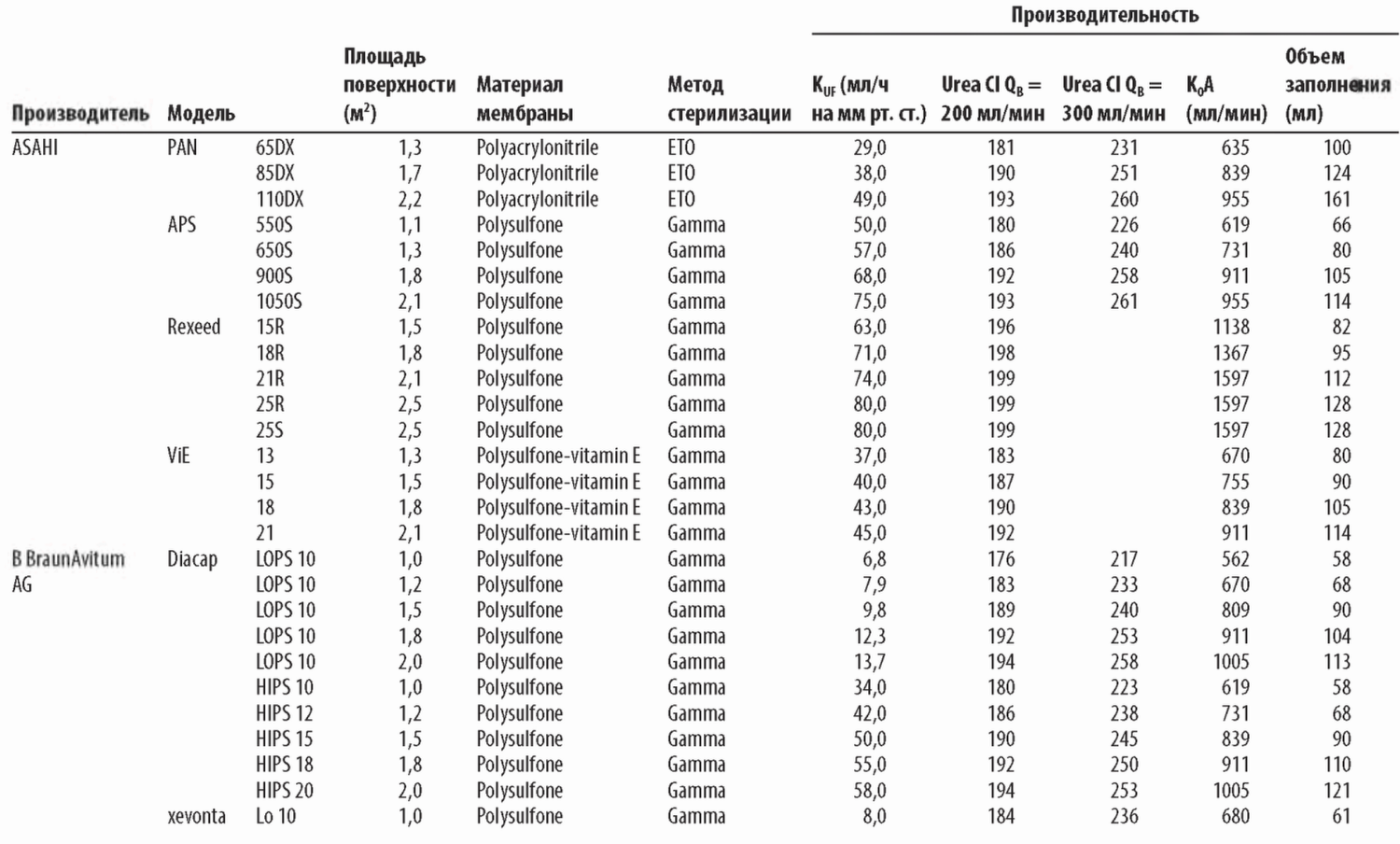
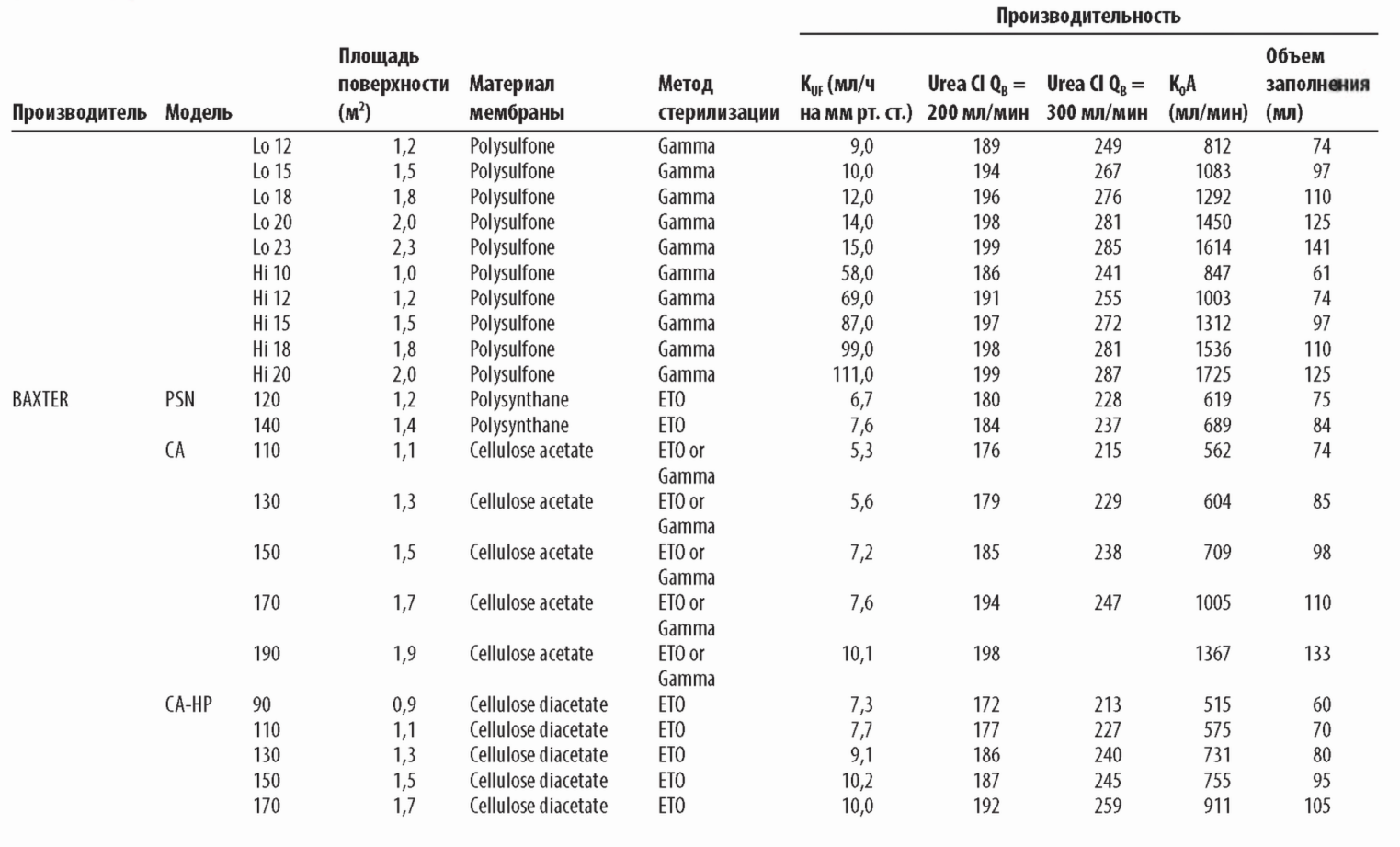

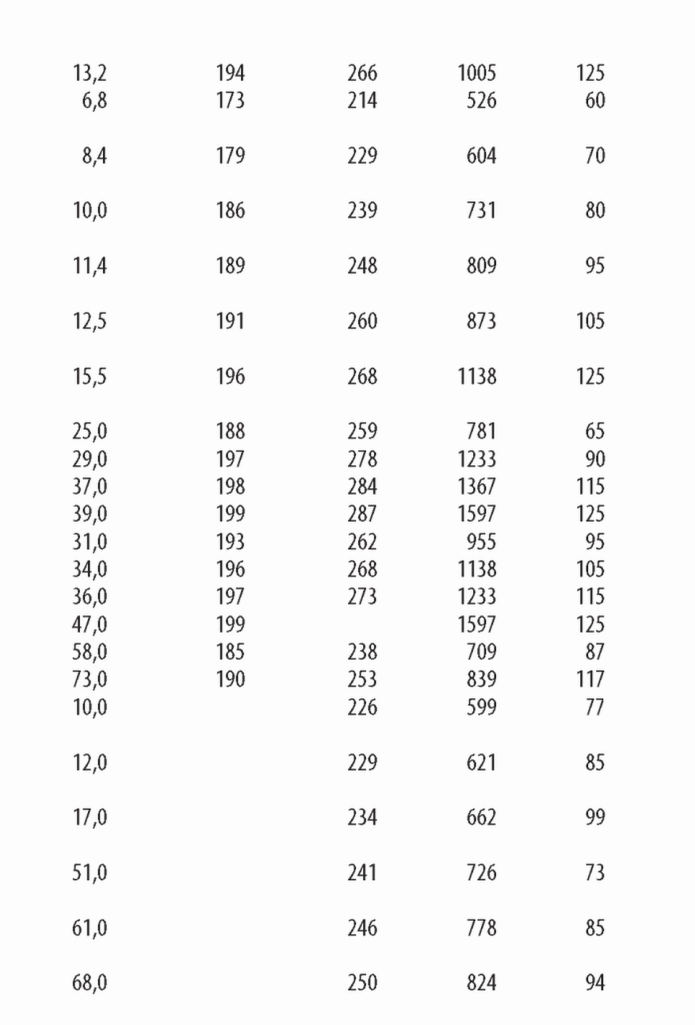
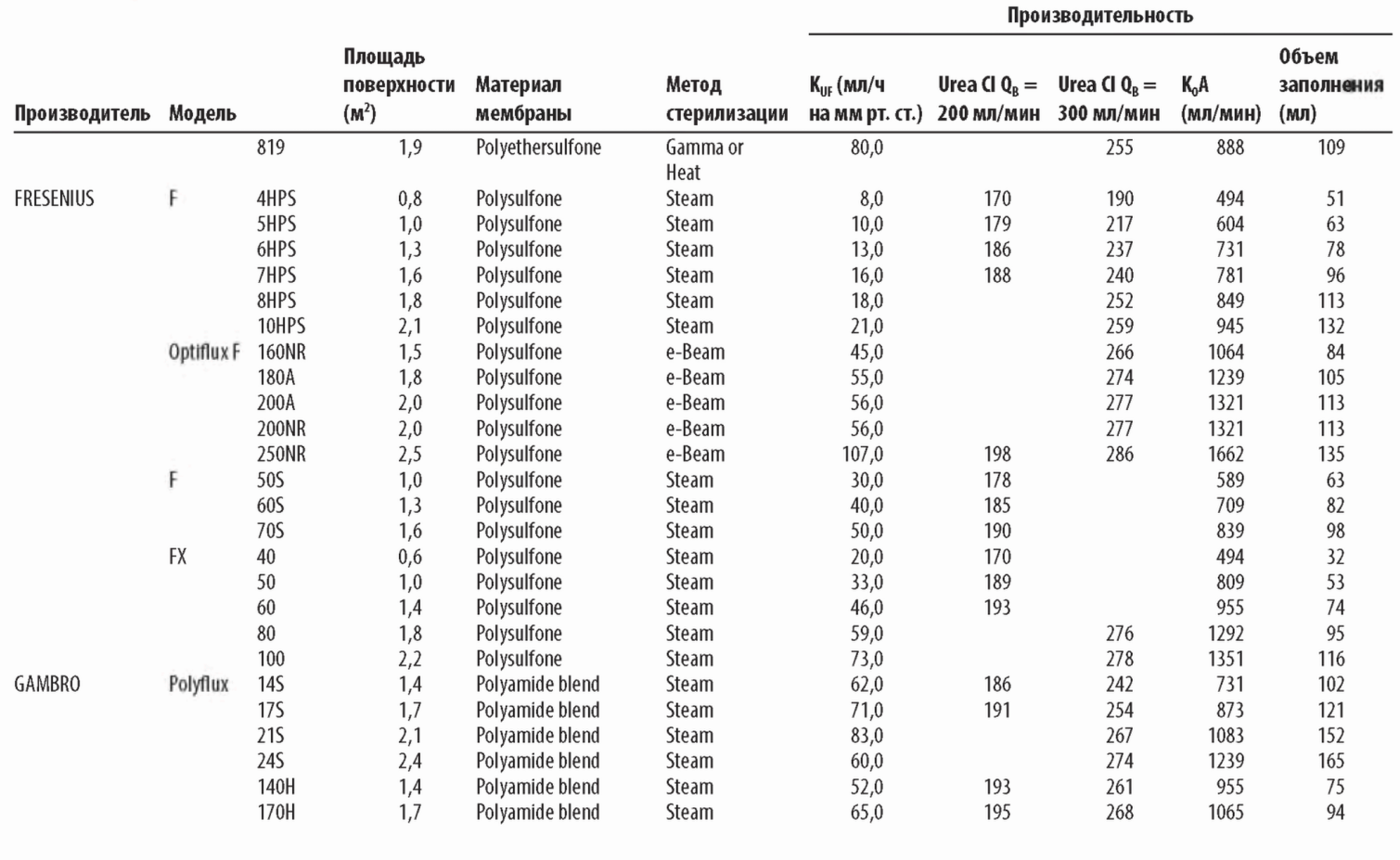
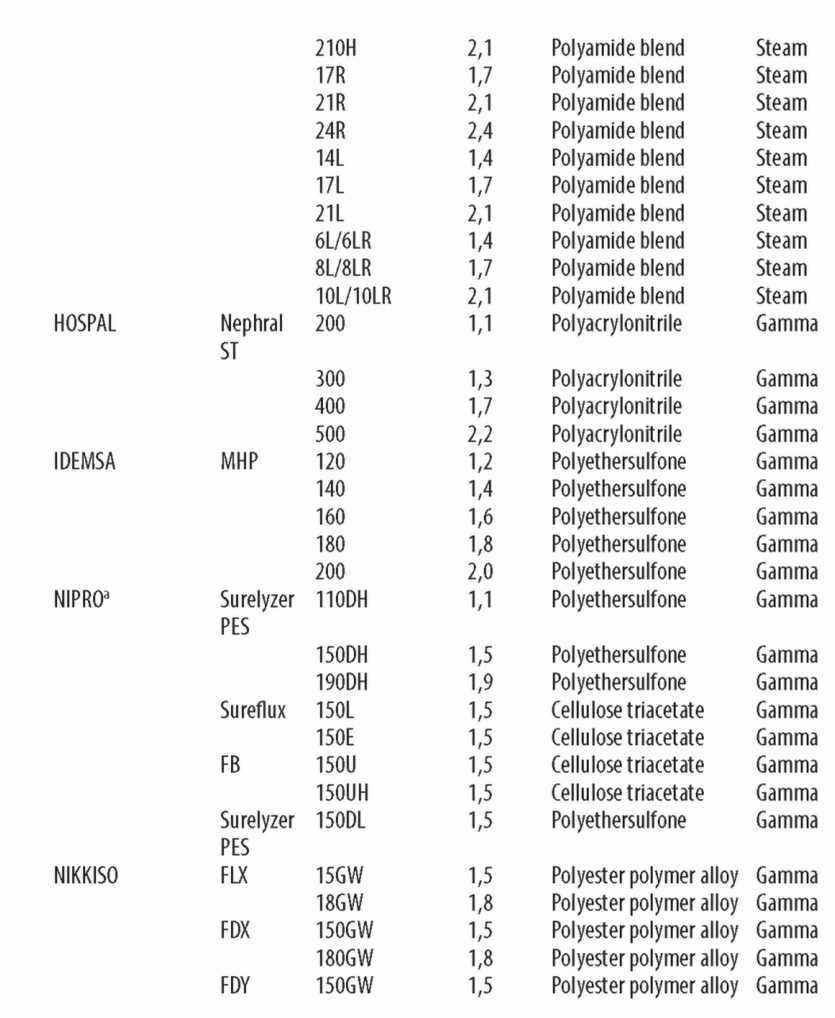
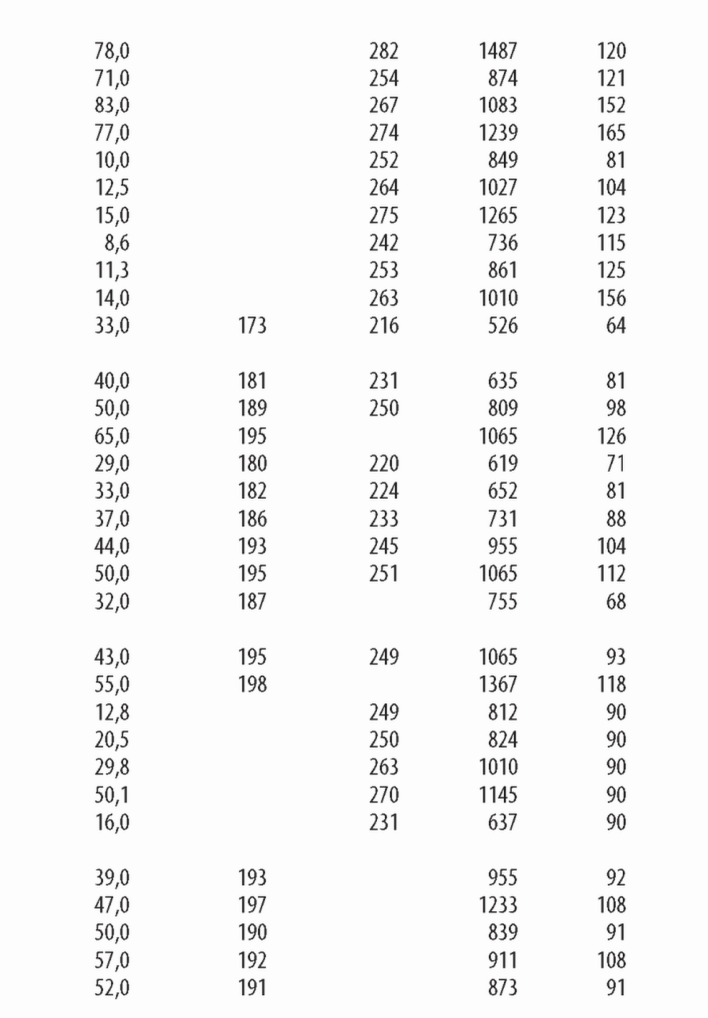
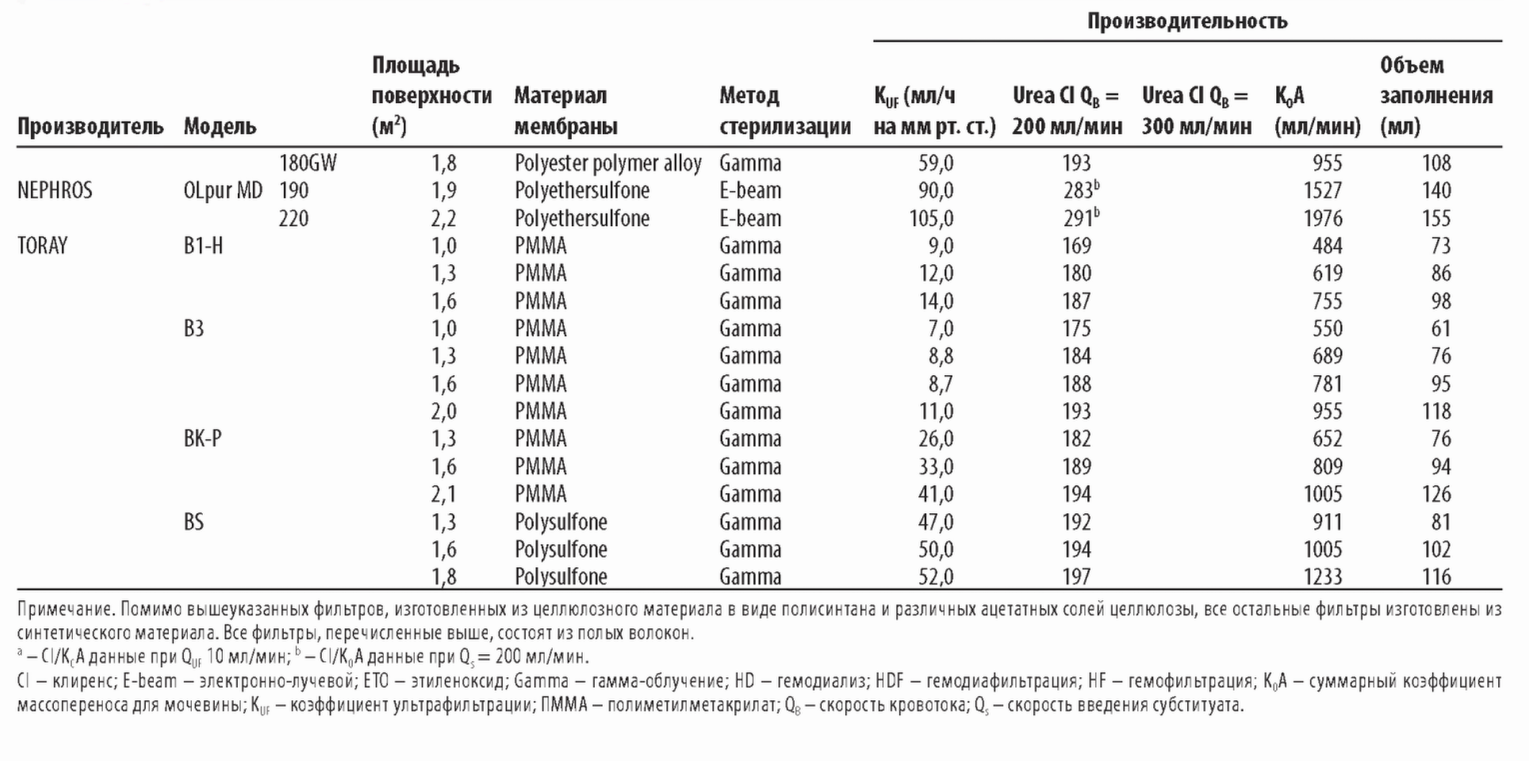
(1) Клиренс по мочевине. Представляемый производителями клиренс по мочевине получен в условиях in vitro. Обычно представлены значения клиренса при токе «крови» в 200, 300 и 400 мл/мин. Величины клиренса в спецификациях обычно выше тех, что можно получить при реальном измерении, но они полезны для сравнения диализаторов.
b) Клиренс креатинина. Некоторые производители представляют клиренс креатинина (МВ 113). Обычно он составляет 80% от клиренса по мочевине и не дает дополнительной клинический информации, поскольку эти величины пропорциональны независимо от мембраны или типа диализатора.
c) Клиренс по фосфатам. Благодаря растущему интересу к предотвращению гиперфосфатемии для улучшения клинических исходов некоторые производители начали оптимизировать клиренсы фосфатов. Они обычно указываются в спецификациях. Главным барьером для удаления фосфатов является быстрое падение их концентрации в сыворотке в начале сеанса. Поэтому оптимизацией мембраны можно достичь лишь небольшого улучшения в удалении фосфатов, но оно не является ничтожным.
d) Клиренс по витамину В12 и в2-микроглобулину. Эти клиренсы in vitro являются показателями прохождения высокомолекулярных веществ через мембрану. В последнее время общепринятой является оценка клиренса по |32-микроглобулину (молекулярный вес 11800), поскольку витамин В12 удаляется как низко- так и высокопроницаемыми диализаторами. Измерение клиренса по витамину В12 составляет проблему, и его результаты часто не представляются. Одной из проблем, которая связана с увеличением проницаемости мембраны для увеличения удаления |32-микроглобулина, является рост потерь альбумина. В свою очередь, это происходит из-за неоднородности размера пор в таких мембранах. Современные «нанотехнологии» обеспечивают создание высокопоточных мембран с высоким уровнем удаления р2-микроглобулина при приемлемо низких потерях альбумина.
3. Площадь поверхности мембраны. Площадь поверхности мембраны для большинства диализаторов адаптирована для лечения взрослых пациентов и составляет от 0,8 до 2,5 м2. Многие компании производят диализаторы меньшего размера, которые доступны для педиатрических пациентов. Диализаторы с большой площадью поверхности обычно имеют высокие клиренсы по мочевине, хотя дизайн диализатора и толщина мембраны также имеют значение. Исторически площадь поверхности играла роль в вопросах биосовместимости, особенно для диализаторов из незамещенной целлюлозы. Этот аспект менее значим для современных диализаторов с синтетической мембраной.
4. объем заполнения. Объем заполнения для большинства диализаторов составляет от 60 до 120 мл и зависит от площади поверхности мембраны. Следует помнить, что объем заполнения магистралей составляет 100— 150 мл, следовательно, общий объем заполнения экстракорпорального контура находится в диапазоне 160-270 мл. Этот объем имеет значение в педиатрической практике и для очень маленьких взрослых пациентов.
5. длина капилляров и толщина их стенки. Эта информация имеет малое клиническое значение. Оба параметра связаны со скоростью потока крови, что, в свою очередь, влияет на эффективность диализатора.
6. тип стерилизации. Имеются четыре основных метода стерилизации: поток электронов, гамма-излучение, стерилизация паром или газом этиленок-сид. Использование этиленоксида теряет популярность а) из-за редких тяжелых анафилактических реакций в ходе диализа у некоторых пациентов, имеющих аллергию к этиленоксиду, и б) загрязнения окружающей среды.
Ссылки и рекомендуемая литература
Axley B, et al. Venous needle dislodgement in patients on hemodialysis. N ephrol Nursing J. 2012; 39: 4 3 5-444. Core Curriculum fo r the Dialysis Technician 5th Edition. Medical Education Institute, Madison, W I, 2013. Forsberg U, et al. A high blood level in the venous cham ber and a wet-stored dialyzer help to reduce exposure for m icroemboli during hemodialysis. H em odial Int. 2013; 17: 612-617.
Krivitski NM. Theory and validation of access flow measurement by dilution technique during hemodialysis. K idney Int. 1995; 48: 2 4 4-250.
M isra M . Core curriculum : The basics of hemodialysis equipment. Hemodial Int. 2005; 9: 30-36.
Ribitsch W, et al. Prevalence of detectable venous pressure drops expected with venous needle dislodgement. Sem in D ial. 2014; 28.
VA Patient Safety Advisory. Bleeding Episodes During H em odialysis. A D 09-02. U.S. Veterans Administration Warning System. O ctober 21, 2008. http://www. patientsafety.va.gov/docs/alerts/BleedingEpisodesDuringDialysisAD09-02.pdf. Accessed March 27, 2014.
Bнтернет-ссылки
Dialyzer K0A calculator. http://www.hdcn.com/calc.htm.
